Подбор доноров ооцитов осуществляется в рамках очной консультации репродуктолога, как предусмотрено Минздравом.
Часто пациентке важно, чтобы будущий ребенок внешне напоминал ее саму или мужа. Поэтому первый критерий при выборе донора — это внешнее сходство (например, можно сразу рассматривать кандидатов, похожих на потенциального отца).
Личность донора яйцеклеток остается анонимной, однако предоставляется необходимая информация:
- группа крови и резус-фактор;
- цвет волос и глаз;
- национальность;
- рост и вес.
Протокол ЭКО с замороженными донорскими яйцеклеткам
Рекомендуем рассмотреть вариант протокола с замороженными донорскими яйцеклетками. Для процедуры ЭКО обычно необходимо не менее 5-6 ооцитов из криобанка. В клинике их оплодотворяют спермой мужа/партнера пациентки или спермой выбранного донора, после чего эмбрион переносят в матку будущей матери.
Эти циклы выгодны: оплачиваются уже готовые яйцеклетки, что позволяет выбрать подходящий вариант для ЭКО, соответствующий стандартам Минздрава и индивидуальным пожеланиям.
Благодаря современным методам витрификации (быстрого замораживания), яйцеклетки сохраняют жизнеспособность при длительном хранении. Теоретически их можно хранить почти неограниченно. Уже накоплен опыт успешного оплодотворения яйцеклеток после нескольких лет в криобанке. Исследования подтверждают, что замораживание яйцеклеток не влияет на здоровье ребенка.
Протокол ЭКО с использованием «свежих» ооцитов от донора,
Второй вариант — использование «свежих» ооцитов от донора, но такая программа сопряжена с определенными рисками.
Во-первых, сложно обеспечить полную синхронизацию циклов двух женщин и предотвратить непредвиденные ситуации, при которых кто-то не сможет вовремя приступить к стимуляции. Во-вторых, неизвестно, сколько яйцеклеток будет получено от донора — их может быть и 10, и ни одной, при этом пациентке все равно придется оплатить полное обследование донора, пункцию яйцеклеток и его гонорар.
Какова вероятность успеха ЭКО с донорскими ооцитами?
По данным статистики, эффективность ЭКО с донорскими яйцеклетками составляет 51-57%.
Сколько яйцеклеток нужно для успешного ЭКО?
Для успешного оплодотворения, по статистике, женщинам до 35 лет необходимо 9 ооцитов для получения одного-двух жизнеспособных эмбрионов.
Для женщин, использующих собственные яйцеклетки, требуемое количество ооцитов возрастает:
- в возрасте 35—37 лет — в среднем нужно 12 ооцитов;
- в возрасте 38—42 года — около 16 ооцитов;
- после 42 лет — до 100 ооцитов.
Можно ли провести ЭКО с одной яйцеклеткой?
Обычно для ЭКО получают несколько яйцеклеток при помощи гормональной стимуляции. Это дает больше эмбрионов, из которых можно выбрать наиболее подходящие для переноса в матку и криоконсервации.
При наличии только одной яйцеклетки возможен перенос одного эмбриона при его благоприятном развитии. Такие протоколы также применяются, если пациентка желает использовать собственный генетический материал.
Продолжайте принимать осознанные медицинские решения. Если первый протокол ЭКО был неудачным, обычно назначается «разбор полетов» с Вашим репродуктологом
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
На сегодняшний день разработано большое число специальных носителей для замораживания и хранения ооцитов и эмбрионов в условия жидкого азота −196°C.
На фото представлена лишь малая часть типов носителей
Крионосители могут быть разных цветов, отличаться по дизайну, но все они состоят из лопаточки, на которой непосредственно располагают биоматериал, и чехла. А главное, они должны обеспечивать надежное и длительное хранение биоматериала.
В условиях жидкого азота, температура которого достигает -196°С, замороженный биоматериал может храниться неограниченное количество времени
У каждого крионосителя (соломинки) есть уникальный адрес хранения: номер Дьюара, номер ячейки, номер холдера, номер и цвет носителя, есть информация о количестве эмбрионов/ооцитов). Все как у обычного человека: страна, город, район, улица, номер квартиры и т. д.
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
Поскольку сперматозоиды обнаруживаются только у некоторых мужчин с недостаточностью яичек, было бы идеально сначала провести биопсию и подтвердить наличие сперматозоидов, прежде чем подвергать женщину интенсивной гормональной стимуляции, необходимой для ЭКО.
Это справедливо для обструктивной азооспермии, когда возможно получить большое количество качественных сперматозоидов и они хорошо поддаются процедурам замораживания и оттаивания.
В случае секреторного бесплодия процессы образования сперматозоидов протекают вяло, клетки могут иметь неправильную морфологию и выраженные нарушения подвижности. Это затрагивает их сохранность при процессах размораживания.
Так, примерно треть сперматозоидов при оттаивании не демонстрируют подвижности и непригодны для ИКСИ.
Если удается выделить всего несколько клеток, это имеет критическое значение. Поэтому наилучшим шансом на беременность является использование свежих сперматозоидов, полученных непосредственно перед ИКСИ.
Поэтому готовиться к операции необходимо параллельно с супругой, чтобы была возможность в рамках протокола использовать свежие сперматозоиды.
Что такое синдром Клайнфельтера? Наличие одной или нескольких «лишних» Х-хромосом в хромосомном наборе мужчины
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
Одним из залогов успешной имплантации эмбриона при ЭКО является качество эндометрия.
Знаете ли вы, что если даже эндометрий отлично растет и имеет хорошую структуру, рецептивность может быть низкой. А это может быть причиной отрицательного ХГЧ.
Рассказывает репродуктолог Татьяна Олеговна Шалаева о том, что такое рецептивность эндометрия.
По статистике только каждый третий протокол во всем мире заканчивается беременностью
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
После 35 лет начинается поздний репродуктивный возраст. Организм постепенно готовится к менопаузе. Стареет и репродуктивная система. Уменьшается количество яйцеклеток и снижается их качество. Чаще образуются кисты яичников и реже происходит овуляция.
Количество яйцеклеток снижено, если при УЗИ в яичнике определяется меньше 5 фолликулов. Когда яичники пустые или содержат по 1—2 фолликула, то запас яицеклеток истощен.
Если овуляция не произошла, то фолликул может перерасти в кисту или оставаться в яичнике несколько месяцев. Пока киста или фолликул не исчезнут, яичник не работает.
Фолликул может быть пустым, даже если произошла овуляция. Поэтому овуляция не гарантирует зачатие.
От качества яйцеклетки зависит качество эмбриона.
Из слабой яйцеклетки получается слабый эмбрион с низким шансом на беременность. Часто такой эмбрион перестает развиваться раньше, чем он достигает матки.
Яйцеклетка может быть генетически нездоровой.
С возрастом в ней накапливается много мутаций. Эмбрионы из таких клеток имеют хромосомную патологию. После 40 лет в 75% яйцеклеток есть генетические отклонения. Поэтому каждая третья беременность заканчивается выкидышем. А ребёнок с синдромом Дауна рождается с вероятностью 1:53 в 40 лет и 1:19 — в 45.
Если овуляция прошла неправильно, то формируется киста жёлтого тела. Она вырабатывает недостаточно прогестерона. В результате слизистая матки не успевает подготовиться и эмбрион не имплантируется. Если работа жёлтого тела нарушается во время беременности, то эмбрион прекращает развиваться и происходит выкидыш.
Шанс самостоятельно забеременеть после 40 лет — всего 5%
Обязательно посетите репродуктолога, сделайте УЗИ и сдайте кровь на гормоны. Это сэкономит драгоценное время и поможет правильно подготовиться к зачатию.
И обязательно верьте в чудо — из всех правил бывают исключения.
Я знаю, что не всем девушкам быстро даётся выбор Клиники и репродуктолога
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
Первое УЗИ лучше всего проводить, когда уровень ХГЧ в крови достигнет 5000 мМЕ/мл.
До этого момента отследить, что беременность прогрессирует, можно только по динамике роста ХГЧ. Врач попросит Вас сдать кровь несколько раз с перерывом в 2 дня. За это время уровень ХГЧ должен вырасти не менее, чем на 50%. Это подтверждает, что беременность развивается правильно.
⠀
На первом УЗИ после положительного ХГЧ, чаще всего самого эмбриона ещё не видно.
Задача первого УЗИ — определить, где находится беременность: в матке или за ее пределами.
При маточной беременности в полости матки видно плодное яйцо с желточным мешком. Он подтверждает, что эмбрион в плодном яйце заложился, только из-за маленьких размеров его увидеть ещё нельзя. Врач измерит размеры плодного яйца и определит срок беременности. Также важно уточнить длину шейки матки, не повышен ли тонус стенок матки и нет ли участков отслойки плодного яйца. Если все хорошо, то врач скорректирует назначения и отпустит Вас на пару недель привыкать к своему новому состоянию.
⠀
При анэмбрмонии (отсутствии эмбриона) определяется «пустое» плодное яйцо — без желточного мешка. Чтобы подтвердить диагноз, врач пригласит Вас на УЗИ через 7-10 дней и попросит повторно сдать кровь на ХГЧ.
⠀
При внематочной беременности плодного яйца в полости матки нет или определяется «ложное» плодное яйцо — без желточного мешка и меньшего, чем положено по сроку, размера.
Истинное плодное яйцо можно увидеть в маточной трубе немного позже — в 7—8 недель.
На этом сроке маточная труба уже перерастягивается растущим плодным яйцом и разрывается — возникает сильное внутрибрюшное кровотечение.
При подозрении на внематочную беременность врач обязательно вас госпитализирует. В стационаре уточнят диагноз и смогут оказать медицинскую помощь еще до разрыва трубы.
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
УЗИ органов малого таза — неотъемлемая часть каждого приема репродуктолога.
Его назначают как при планировании беременности и поиске причин бесплодия, так и при подготовке к программам ВРТ. УЗИ проводят в определенные дни менструального цикла. Давайте разберемся, когда и зачем делают УЗИ.
⠀
3—5 дни цикла лучше всего подходят, чтобы оценить состояние яичников.
Врач посчитает количество и размеры фолликулов в каждом яичнике и попросит сдать кровь на половые гормоны : ФСГ, ЛГ, АМГ, эстрадиол и прогестерон.
⠀
На 5—7 дни цикла контролируют, есть ли в яичниках функциональные кисты — фолликулярные и кисты желтого тела. Они образуются, если овуляции не было или она прошла неполноценно. Если кисты самостоятельно не рассасываются, то врач назначит лечение.
⠀
7—11 дни цикла идеальны, чтобы исследовать полость матки.
Врач оценит, есть ли признаки перенесенного воспаления (хронического эндометрита) и гиперпластические процессы эндометрия (полипы и гиперплазии).
Если есть миома, то важно понять, деформирует ли она полость матки. Когда диагноз не ясен, врач направит на дообследование — пайпель-биопсию эндометрия, допплерографию органов малого таза или гистероскопию.
⠀
В середине цикла смотрят, есть ли овуляция. Для этого подходят 12—14 дни 28-дневного менструального цикла или 14—16 дни, если цикл длится больше 30 дней.
Овуляция происходит, когда фолликул дорастает до 18—22 мм. Врач измерит размер наибольшего фолликула и может спрогнозировать, когда будет овуляция.
⠀
На 5-7 дни после овуляции важно уточнить, произошла ли овуляция, и оценить работу желтого тела.
Для этого проводят УЗИ на 18—24 дни цикла.
Врач измерит толщину эндометрия, оценит его структуру и кровоснабжение желтого тела, соответствие эндометрия дню цикла. Анализ крови на прогестерон в эти дни показывает, как работает желтое тело. Если толщина эндометрия меньше 8 мм, врач назначит в эти дни допплерографию и пайпель биопсию эндометрия.
Они помогут понять, пригоден ли эндометрий для имплантации эмбриона или необходимо лечение.
Шансы на наступление беременности и её правильное развитие после первого пройденного протокола ЭКО, как показывают анализы статистических данных и специалистов нашей Клиники
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
Самые частые вопросы, которые задает мужчина и женщина на приеме у андролога.
«Можно ли забеременеть с плохой спермой, ведь для беременности нужен всего 1 сперматозоид?»
Если у мужчины есть хотя бы 1 жизнеспособный сперматозоид — значит есть шанс стать отцом при ЭКО ИКСИ.
Для естественного оплодотворения этого мало. В норме при семяизвержении во влагалище женщины попадает 200—300 млн сперматозоидов, однако, не все могут добраться до яйцеклетки. Выживают только активно подвижные с нормальной морфологией. Нужно пройти «путь» строго в дни овуляции женщины в сроки появления щелочной среды через влагалище, шейку матки, внутрь матки и далее в маточные трубы.
Поэтому врачу андрологу необходимо найти, что мешает мужчине иметь ребенка, и, при возможности, скорректировать патологию лекарствами.
Срок лечение составляет около 3 месяцев.
«Плохая, не нормальная морфология сперматозоидов — лечится ли это и как?»
Плохую морфологию оценивают по расширенной спермограмме (анализу по Крюгеру), когда детально изучают внешние признаки сперматозоида — хвост, шейку и головку. Все эти части позволяют сперматозоиду «добраться» до яйцеклетки и оплодотворить её. Когда у множества сперматозоидов есть нарушения в этих частях, оплодотворение не происходит. Морфологически нормальные сперматозоиды имеют ровную овальную головку с акросомой в передней части головки, из которой высвобождаются ферменты, растворяющие оболочку яйцеклетки во время оплодотворения.
Врач андролог подбирает консервативное лечение, при неэффективности речь может идти об оперативном вмешательстве. Какая именно терапия будет действенна для мужчины — андролог решает, руководствуясь медицинскими стандартами Минздрава.
«Может ли плохой сперматозоид дать беременность?»
Если есть большое количество аномальных сперматозоидов, то такое состояние спермы называется тератозооспермией. Шанс на естественную беременность при тератозооспермии снижена, но не исключена. Однако чаще всего необходимо экстракорпоральное оплодотворение.
«Нужно ли лечить мужчину с плохой спермой, если решили делать ЭКО?»
Действительно при плохой сперме поможет ЭКО ИКСИ.
ЭКО ИКСИ — экстракорпоральное оплодотворение, в рамках которого проводится инъекция одного сперматозоида в цитоплазму яйцеклетки для достижения беременности.
ЭКО ИКСИ проводится по клиническим рекомендациям в РФ сертифицированными специалистами эмбриологами. В случаях мужского бесплодия повышаются шансы на успешное оплодотворение.
Подготовка к ЭКО проводится в течение 2—3 месяцев. Цель одна — помочь мужчине обрести радость отцовства, восстановить и преумножить ресурсы его организма. Терапия в андрологии предполагает не только возможность иметь детей, но и улучшение качества жизни.
«Может ли мужчина иметь генетически своих детей, если у него нет сперматозоидов в анализе?»
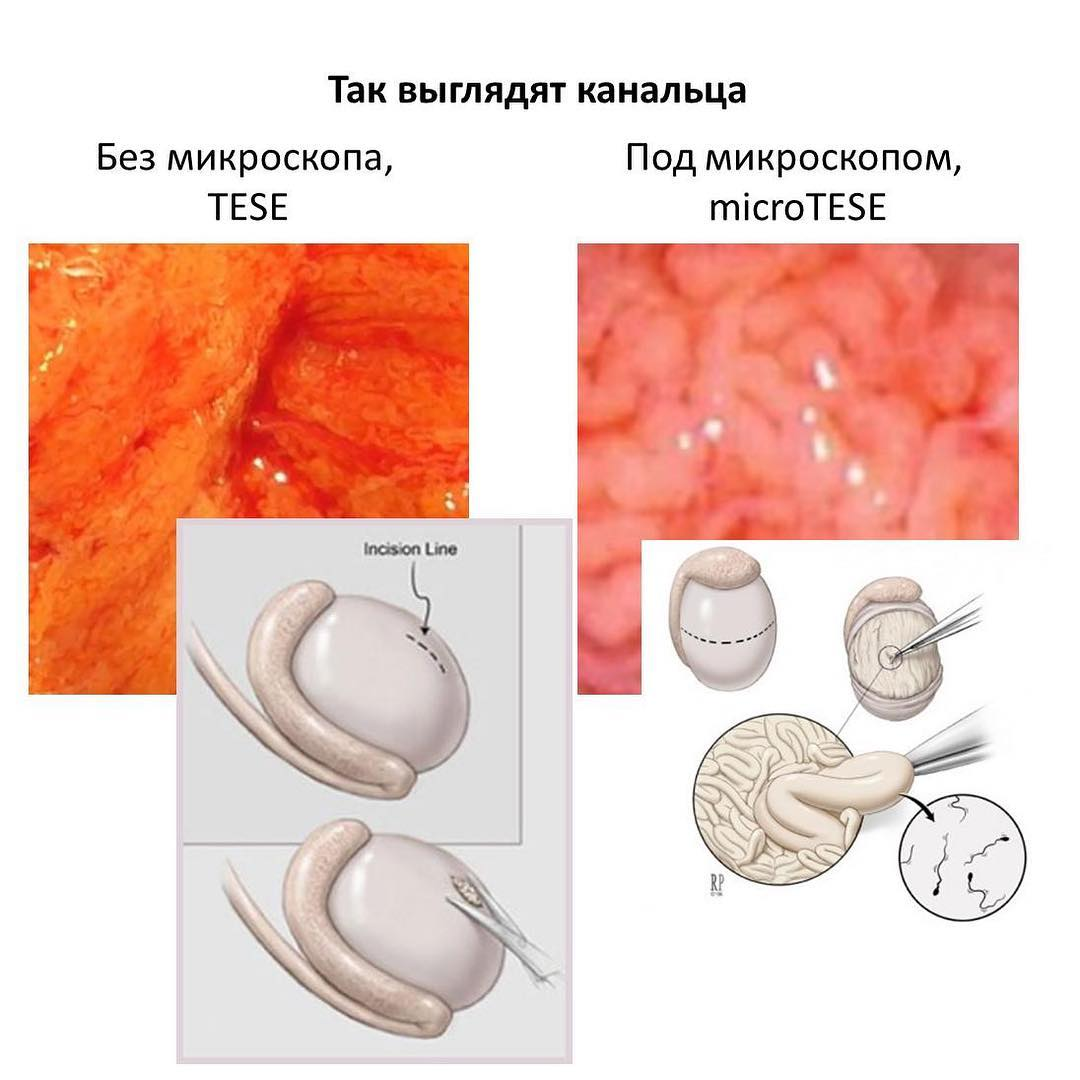
Можно получать сперматозоиды непосредственно из яичка — операция micro-TESE.
Хирургическое получение сперматозоидов эффективно и при тяжелых формах нарушения сперматогенеза, когда у мужчины могут быть единичные жизнеспособные сперматозоиды.
Если у вас азооспермия, лечение азооспермии не приносит результатов, — выход есть!
Неясное бесплодие сейчас встречается все чаще. Пары приходит с результатами полного обследования, без выявленных четко причин
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
С мужем уже 7 месяцев пытаемся забеременеть. Пока ничего не выходит.
У меня пролактин повышен, уже 2 года на достинексе. Но всё равно никак.
Пьем с мужем фолиевую кислоту и я еще витамин Е.
Хотелось бы узнать какие анализы стоит сдать чтоб понять причину того что не получается забеременеть?
И что мужу сдать надо из анализов?
Может что то конкретное подскажите, а то переживать начинаю… хоть и говорят что до года это норма,но чем дальше тем больше нервов.
Отвечает репродуктолог
Чтобы наступила долгожданная беременности нужно понять — проходит ли овуляция, для этого проводится фолликулометрия, мочевые тесты на овуляцию.
Помимо гормона пролактина, необходимо посмотреть спектр других, важных и влияющих на наступление беременности показателей: сдать кровь на 2—5 день менструального цикла на ЛГ, ФСГ, АМГ, 25-ОН витамин Д, тестостерон, ГСПГ, ТТГ, антитела к ТПО.
Обследование супруга стоит начать со сдачи спермограммы + оценка морфологии по Крюгеру и проведение МАР -теста.
ПО результатам обследования вы сможете с репродуктологом оценить первичную картину и наметить план обследования, определить причину.
Мы подготовили для Вас список общих рекомендаций
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
Беременности нет 3 года, лапароскопия была, трубы проходимы, нашли эндометриоз, прошла лечение физио.
Повышенный пролактин снижаю достинексом. Муж обследован , тоже на достинексе!
Причины не наступления беременности никто не говорит.
У генетика были, на антиспермальные антитела, АМГ, инфекции — все сдавали, все хорошо!
Что ещё можно пройти?
Отвечает репродуктолог
При отсутствии причины ненаступления беременности по результатам полного комплексного обследования можно говорить о неясном генезе бесплодия.
В данном случае паре рекомендовано консультация репродуктолога, андролога и проведение вспомогательных репродуктивных технологий для достижения желанной беременности.
В вашем случае по результатам проведённого исследования был выявлен эндометриоз — это может быть причиной ненаступления беременности.
Шансы на наступление беременности и её правильное развитие после первого пройденного протокола ЭКО, как показывают анализы статистических данных и специалистов нашей Клиники
Я знаю, что не всем девушкам быстро даётся выбор Клиники и репродуктолога
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация