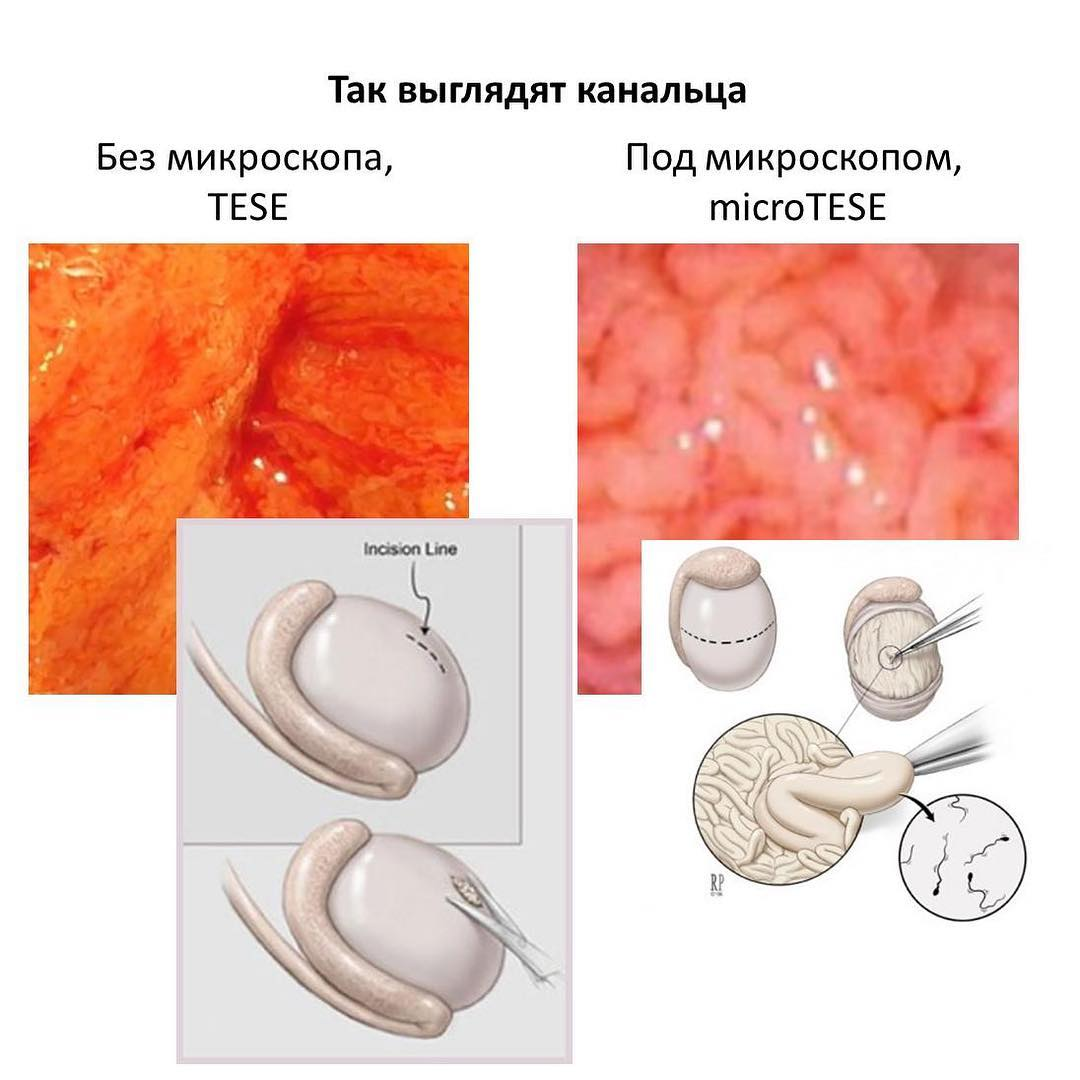
Методики получения сперматозоидов отличаются от диагностической биопсии яичка, потому что в этом случае цель состоит не в том, чтобы определить, что происходит в яичке, а в том, чтобы найти пригодные для продолжения рода клетки.
Получение сперматозоидов из яичка (TESE) включает в себя небольшие, до 1 см множественные разрезы яичка, через которые берется доступная хирургу ткань. При этом нет никакого предварительного плана или разметки, действия производятся «вслепую». Ткань берется только поверхностно, тогда как более перспективные участки находятся гораздо глубже, ближе к сосудистой сети яичка.
В последнее время можно встретить описание модифицированной методики, когда яичко широко раскрывается по экватору, как при microTESE, в исследованиях преимущества такого расширенного TESE не подтвердились, в отсутствии микроскопа сперматозоиды обнаруживали с такой же частотой.
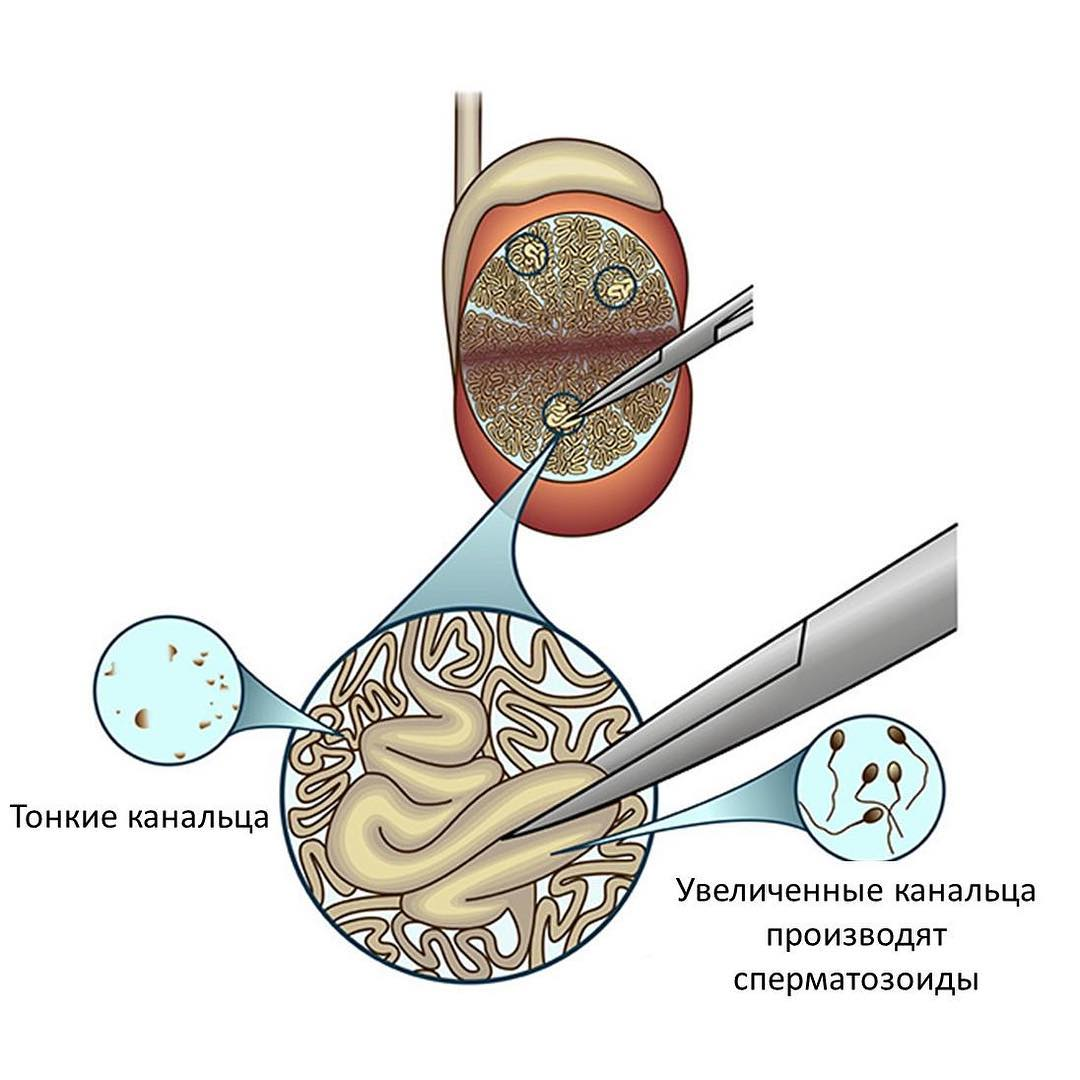
MicroTESE имеет другой принцип. Делается один большой разрез, который дает доступ ко всем долькам яичка. На первый взгляд это кажется более травматичным, однако, непосредственно ткань яичка не забирается, а под увеличением операционного микроскопа выделяется один-два перспективных канальца. Тщательная ревизия канальцев и отбор только перспективных участков значительно улучшает показатели обнаружения сперматозоидов у мужчин с азооспермией и является более безопасной процедурой, поскольку удаляется меньше ткани яичка, сосуды хорошо видны и не пересекаются.
Канальца без микроскопа и под микроскопом. Под увеличением операционного микроскопа выделяется один-два перспективных канальца
Важно понимать, что микроскоп, используемый в операционной, не имеет достаточного увеличения, чтобы рассмотреть сперматозоиды, он помогает определить, какие канальцы в яичке с большей вероятностью содержат сперматозоиды. Небольшое количество ткани передается эмбриологу в ходе процедуры, который использует более мощный микроскоп, чтобы возможно было оценить, было ли получено достаточноеколичество сперматозоидов.
Самые частые вопросы, которые задает мужчина и женщина на приеме у андролога
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
По мере совершенствования технологии ЭКО, стало понятно, что следует избегать осложнений многоплодной беременности, что привело к сокращению числа переносимых эмбрионов и увеличению доли криопротоколов.
Это дало материал для исследований и в 2011 году появляется масштабный метаанализ, который показал, что перенос замороженных эмбрионов может быть более успешным для достижения беременности.
Сейчас этот тезис пересмотрен и уточнен. Стратегия «заморозить все» (при которой не выполняют перенос свежих эмбрионов) имеет преимущества у женщин с риском синдрома гиперстимуляции яичников.
Криопротокол может быть успешнее свежего, когда получено большое количество яйцеклеток, косвенно сигнализируя о связи между интенсивной стимуляцией яичников и последующим нарушением восприимчивости эндометрия.
Когда среднее количество полученных ооцитов составляет <15, стратегия «заморозить все» не представляется такой выгодной.
Риски оцениваются Вашим репродуктологом и тактика может быть изменена.
Ваши шансы на успех в свежем и криопротоколе примерно одинаковы.
Последний Кокрановский обзор (2017) не обнаружил никаких преимуществ переноса криоконсервированных эмбрионов в общей популяции женщин в программах ВРТ, эти же данные подтверждены в более поздних мета-анализах.
Показатели успешности различных процедур серьезно отличаются от клиники к клинике и могут зависеть от таких факторов, как возраст и использование донорских яйцеклеток.
Когда сравниваются показатели успешности, также очень важно понимать тактику, которой придерживается клиника.
Многие начинают со свежего переноса, используя эмбрион наилучшего качества, а затем замораживают остальные.
Так что если вы собираетесь пройти ЭКО, ваш первый цикл скорее всего будет свежим. Если вам нужен второй цикл и вы заморозили эмбрионы, вы пройдете криопротокол. У каждого метода есть свои преимущества и недостатки.
Программа с использованием донорской яйцеклетки проводится в том случае, если собственные яйцеклетки не подходят для оплодотворения
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
Чаще всего неудачи с имплантацией связаны с качеством яйцеклетки и эмбриона, реже это связано с маточными и системными причинами. В первую очередь ведется углубленный поиск причины неудачи ЭКО или ICSI. Рассказать о пяти исследованиях при неудаче с имплантацией?
Что делать, если, казалось бы все обследовано и очевидных причин отсутствия имплантации нет?
Если Вы молоды и у вас хороший запас яйцеклеток, спросите эмбриолога, как выглядят ваши эмбрионы — они хорошего качества?
К сожалению, у нас все еще нет технологии для проверки всех возможных генетических дефектов до переноса, однако применение преимплантационной генетического тестирования (ПГТ) может значительно увеличить шансы на удачное оплодотворение.
Перенос эмбрионов на 5-й день, если ранее он выполнялся на 3-й. Тот факт, что эмбрионы развиваются до стадии бластоцисты, является хорошим показателем (но не окончательным) того, что ваши эмбрионы достаточно хороши.
Проверьте свой АМГ и ФСГ на 3-й день цикла.
Количество антральных фолликулов в норме? Если доктор оценивает овариальный запас как низкий и Вы старше 40 лет, при регулярном отсутствии имплантации следует рассмотреть возможность использования донорских яйцеклеток.
Получили большое количество яйцеклеток?
Это может быть причиной отсутствия имплантации эмбрионов. Проблема может быть решена тщательной подготовкой, направленной на устранение метаболических нарушений (команда репродуктолог+эндокринолог).
Другой протокол стимуляции яичников.
Для некоторой строго отобранной группы женщин умеренный протокол позволяет получить эмбрионы более высокого качества (в основном у пациентов с бедным резервом яичников).
Вы можете попробовать сделать перенос замороженного эмбриона вместо свежего переноса.
«Второе мнение» другого репродуктолога, вдруг какие-то неочевидные причины упущены, например, иммунологические. Вы можете попробовать сменить клинику — иногда это работает!
Продолжайте принимать осознанные медицинские решения. Если первый протокол ЭКО был неудачным, обычно назначается «разбор полетов» с Вашим репродуктологом
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
Эндометрит и эндометриоз — названия абсолютно разных заболеваний, объединяет их то, что это болезни внутреннего слоя матки — эндометрия, поэтому названия их созвучны. Эндометрит отличается от эндометриоза в проявлениях, методах диагностики и лечения, хотя оба состояния влияют на слизистую оболочку матки.
Эндометрит — состояние при котором оболочка матки воспаляется от инфекции и при хроническом воспалении эндометрий истончается. Обычно он протекает бессимптомно или сопровождается легкими или умеренными по своей силе симптомами, такими как патологическое маточное кровотечение, тазовая боль, боль при половом акте.
Эндометриоз — заболевание, сопровождающееся разрастанием слизистой оболочки за пределы матки. Эндометриоз не вызван инфекцией, но появляется у женщин с хроническим эндометритом несколько чаще. Это заболевание с выраженными симптомами, такими как нарушение менструального цикла и сильная хроническая боль в области таза, которые серьезно влияют на социальную жизнь и сексуальное и психологическое благополучие.
Сходство данных заболеваний состоит том, что они наносят существенный вред детородной функции женщины, зачастую являясь препятствием для зачатия и вынашивания беременности. Оба состояния провоцируют выкидыши и повторяющиеся неудачи при имплантации.
По этим причинам, как для эндометрита, так и эндометриоза, велико значение ранней диагностики и своевременного грамотного лечения.
Эндометрит обычно хорошо поддается терапии, тогда как избавление от эндометриоза достаточно трудоемкая задача, порой требующая участия смежных специалистов.
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
Чтобы оценить морфологию сперматозоидов, их исследуют под микроскопом и оценивают процент сперматозоидов неправильной формы.
Важно знать, что все мужчины производят аномальные сперматозоиды, и больше половины сперматозоидов в «нормальном» образце спермы имеют неправильную форму.
«Нормальность» сперматозоида определяют по его внешнему виду: он имеет надлежащий размер всех частей, гладкую овальную головку без крупных включений, четко выраженную среднюю часть, один длинный не спутанный хвост, без видимых иных аномалий.
Когда идеальные (по Крюгеру) составляют менее 4% от всех сперматозоидов в эякуляте, мы говорим о тератозооспермии.
⠀
Может ли сперматозоид неправильной формы оплодотворить яйцеклетку? Да, может.
Тем не менее, большое количество сперматозоидов чаще связано с другими патологиями эякулята и выражается в невозможности достичь беременности, именно в этом состоит важность исследования морфологии.
В некоторых случаях морфология используется, чтобы решить, должна ли пара использовать экстракорпоральное оплодотворение, чтобы попытаться забеременеть.
⠀
Если сперматозоид неправильной формы оплодотворяет яйцеклетку, это не означает что у ребенка обязательно будет более высокий риск возникновения генетических отклонений.
Нет никакой связи между формой спермы и ее генетическим материалом. Помним, что в норме до 96% сперматозоидов с аномальной морфологией.
Как только сперматозоид попадает в яйцеклетку, есть хорошие шансы на оплодотворение.
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
Антимюллеров гормон (АМГ) и количество антральных фолликулов традиционно считаются факторами, способными предсказать результаты ЭКО.
⠀
Если рассматривать АМГ отдельно, то для женщин с крайне низкими его значениями (менее 1,1 нг/мл), особенно для молодых пациенток, сила прогнозирования теряет свою специфичность, и не дает реальное представление о вероятности беременности при лечении ЭКО.
Шансы на успех при беременности с низким АМГ не так мрачны, как кажется и женщины в возрасте до 35 лет могут стать матерью.
Это может быть не так справедливо для женщин более старшего возраста, так как в игру вступают и другие факторы, влияющие на способность иметь детей.
⠀
Многие женщины с низким АМГ склонны считать, что им не подходит ЭКО и нет никакой надежды на успешный исход.
Мы считаем, что АМГ и другие маркеры низкого уровня овариального резерва следует использовать как средство консультирования и индивидуального подхода, а не как инструмент для отсечки неподходящих пациентов.
Такой подход позволил нам накопить огромный опыт в достижении беременности у женщин с низким овариальным резервом и «бедным» ответом яичников. На текущий момент мы применяем уникальные персонализированные протоколы стимуляции (в том числе и мягкие, двойные), андрогенный прайминг, программы в естественном цикле и накопительные протоколы.
Любой, даже очень ограниченный шанс на беременность является ценным и важным.
АМГ — маркер овариального резерва
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
«Должна ли я лежать некоторое время после переноса эмбрионов, чтобы улучшить наши шансы на успех?»
⠀
Это вопрос, который нам задают ежедневно. Постельный режим после переноса не увеличит вероятность успеха, а одно исследование показало, что отсутствие активности может фактически его снизить.
Ученые из Италии разделили 240 женщин на две группы: одни лежали 10 минут после переноса, а другие нет.
Что важно, у всех этих женщин были использованы донорские яйцеклетки, что гарантировало их качество и влияние его на результаты переноса были минимизированы. В конечном итоге оценивали рождение детей.
⠀
Лучшие результаты были получены в группе активных женщин.
Исследователи обнаружили, что коэффициент рождений был выше в группе, в которой НЕ было постельного режима (56,7%), по сравнению с теми, у кого был постельный режим (41,6%).
Это является статистически значимым открытием. Более низкие показатели выкидышей также наблюдались в группе без отдыха (18,3% против 27,5%); однако эти цифры не достигли статистической значимости. Не было различий в характеристиках новорожденных (рост, вес, баллы по шкале Апгар и т. д.).
⠀
Хотя нашему разуму может показаться, что отдых после переноса эмбрионов гарантирует, что эмбрионы не «выпадут» или это даст им преимущество в прикреплении, наше тело функционирует иначе.
Требуется дальнейшее изучение вопроса: связано ли это с анатомическими или психологическими факторами.
Но кажется очевидным, что постельный режим после переноса эмбрионов не только не оправдан, но и может повлиять на успех.
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
В настоящее время рекомендованный диапазон тиреотропного гормона (ТТГ) для беременных женщин в первом триместре составляет менее 2,5 мМЕ/л и этот целевой показатель значительно строже, чем для небеременных женщин (<4 мМЕ/л).
Те же значения ТТГ <2,5 мМЕ /л рекомендованы до зачатия женщинам с высоким уровнем риска, к ним относится носительство повышенного титра АТ-ТПО и АТ-ТГ. Низконормальный ( менее 2,5 мМЕ/л) уровень ТТГ до зачатия у таких женщин снижает риск его повышения в I триместре беременности.
Это основано на данных многочисленных исследований, в которых более высокий уровень ТТГ был достоверно связан с осложнениями беременности, такими как выкидыш, преждевременные роды и потенциальное нарушение неврологического развития плода. Гипотиреоз также может привести к нарушению овуляции, оплодотворения и отслойке плаценты и лечение до и во время беременности минимизирует риск осложнений.
⠀
Лечение гормонами щитовидной железы женщинам с повышенным целевым уровнем ТТГ и носительством АТ-ТПО и АТ-ТГ начинают на этапе планирования беременности, не менее чем за 6 недель до ЭКО. Повторные измерения ТТГ проводят через 4 недели после начала приема препаратов тироксина и в случае необходимости, корректируют дозировку. Тут следует отметить, что у некоторых женщин на фоне стимуляции могут наблюдать повышение уровня ТТГ, поэтому непосредственно перед пункцией анализ не так информативен.
В случае достижения беременности, мониторинг ТТГ у таких пациенток осуществляется в течение первой половины беременности достаточно часто — каждые 4-6 недель.
Роль гормонов — какова она в жизни мужчины, качестве жизни во всем ее многообразии и, конечно же, репродуктивном потенциале?
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
По статистике только каждый третий протокол во всем мире заканчивается беременностью.
Самые высокие показатели успеха у женщин в возрасте до 30 лет (44%) и самые низкие у женщин в возрасте 45 лет и старше (1,4 %).
Для повышения шанса на успех в протоколе ЭКО ваша команда врачей и эмбриологов совместными усилиями разрабатывает оптимальную стратегию.
Есть ли немедицинский способ значительно повысить ваши шансы забеременеть с помощью ЭКО? Об этом поговорим сегодня.
Все труды ученых направлены на улучшение восприимчивости эндометрия и качества эмбрионов. Оказывается, есть воодушевляющие примеры, позволяющие повлиять на результаты ЭКО.
Так, исследователи из Гарвардской школы общественного здравоохранения следили за потреблением жира у 147 женщин, проходящих лечение ЭКО, и обнаружили, что у тех, кто употреблял наибольшее количество мононенасыщенных жиров, вероятность рождения ребенка после ЭКО в 3,4 раза выше.
Они пришли к выводу, что авокадо содержит лучший вид мононенасыщенных жиров. Другое исследование, на этот раз с 4000 датскими женщинами, показало, что женщины, которые пьют пять или более чашек кофе в день, на самом деле вдвое уменьшают свои шансы забеременеть с помощью ЭКО.
Какой секрет открывают эти исследования?
То, что мы едим, оказывает непосредственное влияние на нашу фертильность и влияет на результаты ЭКО.
Другой немаловажный фактор — стресс.
От 25% до 60% бесплодных пар сообщают о тревоге и депрессии. Работа с психологом также может быть очень полезной.
Существует множество различных программ, которые могут помочь вам установить связь между разумом и телом во время подготовки и во время цикла ЭКО и снизить уровень гормонов стресса.
Так, в одной работе приняли участие 143 женщины в возрасте до 40 лет. Те, кто закончил, по крайней мере, половину сеансов психотерапии до 2-го цикла ЭКО достигли беременности в 52%, а в контрольной группе — 20%.
Сегодня о витрификации яйцеклеток. Зачем она нужна? Потому что никто из нас ни от чего не застрахован
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация
Есть вещи, которые нужно учесть еще до начала планирования беременности. Как только вы с супругом начнете пробовать зачать ребенка (прекратили контрацепцию), вы не будете знать, что беременны в течение первых нескольких недель. Поэтому, внесение некоторых изменений раньше, а не позже, даст вашей паре душевное спокойствие и поможет снизить риск возникновения проблем при беременности. Вот наш чек-лист:
Чек-лист планирования беременности:
- Если вы курите, бросьте курить. Это может оказаться не так просто и лучше получить необходимую помощь заранее.
- Начните принимать фолиевую кислоту сейчас, ей нужно время, чтобы накопиться в организме. Многие женщины забеременеют в течение одного месяца после первой попытки, поэтому идеально начинать принимать фолиевую кислоту за два месяца до прекращения контрацепции.
- Постарайтесь приблизиться к здоровому весу, если он у вас избыточный или недостаточный. Идеальный ИМТ до зачатия составляет от 18,5 до 24,9.
- Если Вы имеете хронические заболевания — посетите профильного специалиста, особенно если необходим частый прием лекарств. Врач проведет профилактику обострений или подберет наиболее безопасные препараты.
- Уточните информацию о перенесенных детских инфекциях, а также о необходимых прививках. Если у вас нет записей о них, запишитесь на прием, чтобы уточнить состояние иммунитета и получить прививку.
- Пройдите стандартный осмотр гинеколога и скрининг-тест на рак шейки матки и инфекции, передаваемые половым путем.
Возможно, вам не удастся полностью устранить все опасности для окружающей среды, но вы можете сделать все возможное, чтобы исключить как можно больше из них из своей жизни сейчас. Например, некоторые работы могут быть опасны для вас и вашего будущего ребенка. Если вы регулярно подвергаетесь воздействию химикатов или радиации, вам необходимо продумать изменения режима, прежде чем зачать ребенка.
Самые частые вопросы, которые задает мужчина и женщина на приеме у андролога
Информационный партнер — Клиника МАМА:
— Клиника лечения бесплодия: программы ЭКО, ЭКО ИКСИ, ЭКО по ОМС
— Генетический центр: генетические тесты ПГТ-А, ПГТ-М.
— Андрологическая клиника: спермограмма, операции микро-TESE, лечение варикоцеле, реконструкция семявыводящих путей (вазовазоанастомоз и вазоэпидидимоанастомоз), биопсия придатка яичка (micro-MESE).
Задать вопрос репродуктологу, андрологу, генетику и терапевту по вопросу ЭКО:
Бесплатная онлайн-консультация